Enterale Ernährung: Definition, Anwendung und Vorteile
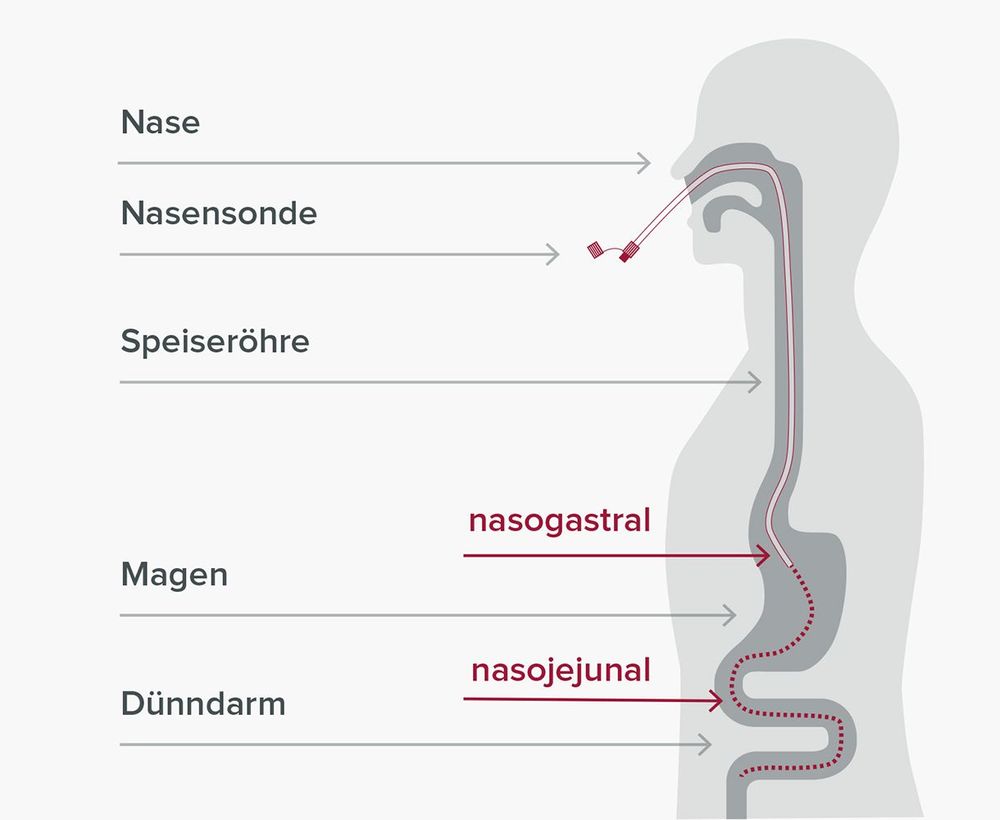
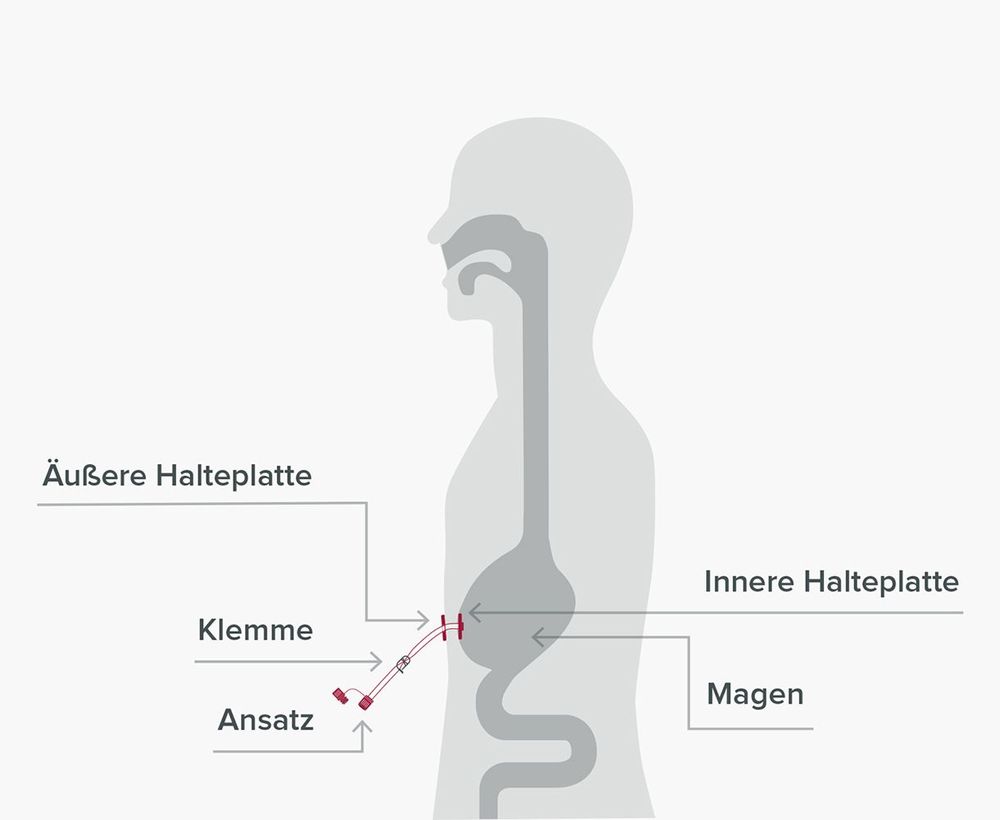
Enterale Ernährung ist die Zufuhr von Nährstoffen über den Magen-Darm-Trakt mithilfe einer Ernährungssonde, wenn eine normale Nahrungsaufnahme nicht mehr oder nicht ausreichend möglich ist. Voraussetzung ist ein funktionierender Verdauungstrakt. Dabei wird flüssige Sondennahrung über eine Sonde direkt in den Magen oder Dünndarm geleitet und dort wie gewöhnliche Nahrung verdaut.
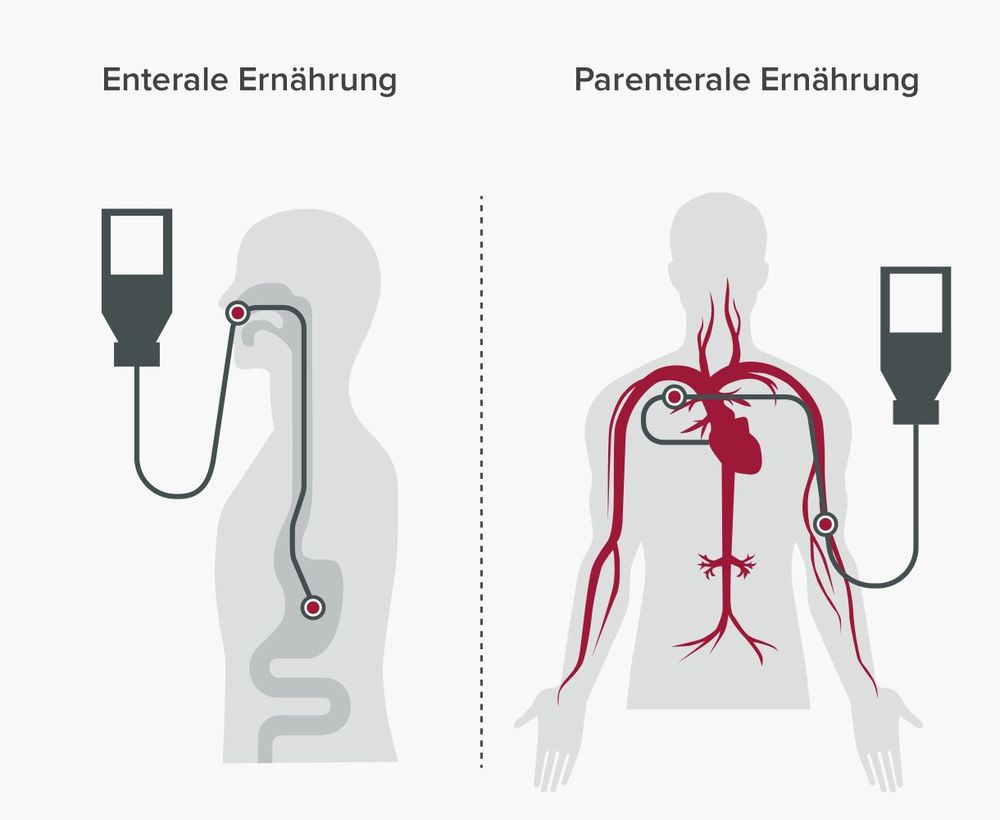
Sie zählt zu den Formen der künstlichen Ernährung und ist von der parenteralen Ernährung abzugrenzen, bei der die Nährstoffzufuhr intravenös unter Umgehung des Magen-Darm-Traktes erfolgt. Wenn möglich, wird die enterale Ernährung bevorzugt, da sie den natürlichen Verdauungsweg nutzt.