Ernährung bei Schluckstörung (Dysphagie): Wenn Kauen und Schlucken schwerfallen
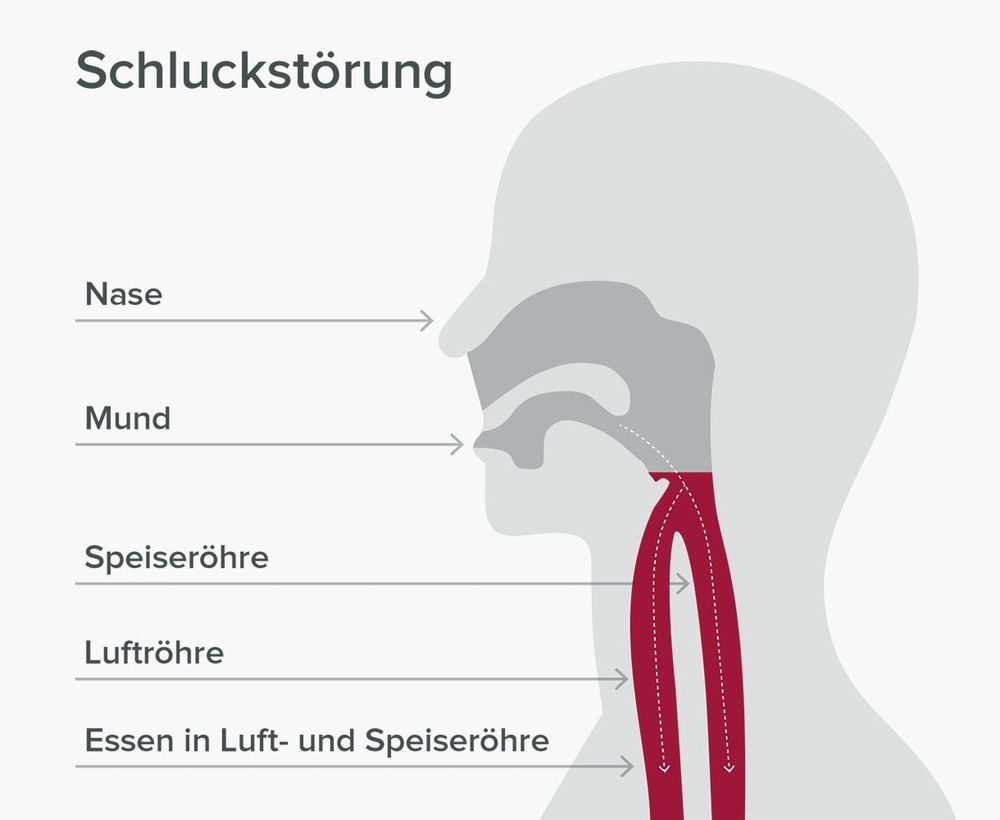
Haben Sie beim Essen und Trinken schon einmal über das Kauen und Schlucken nachgedacht? Vermutlich nicht, denn beides gehört zu den selbstverständlichsten Dingen im Alltag. Erst wenn das Kauen oder Schlucken Probleme bereitet, wird deutlich, wie wichtig und zugleich wie komplex dieser Vorgang ist. Eine Schluckstörung, medizinisch Dysphagie genannt, kann Essen und Trinken stark erschweren und die Ernährung im Alltag erheblich beeinträchtigen.
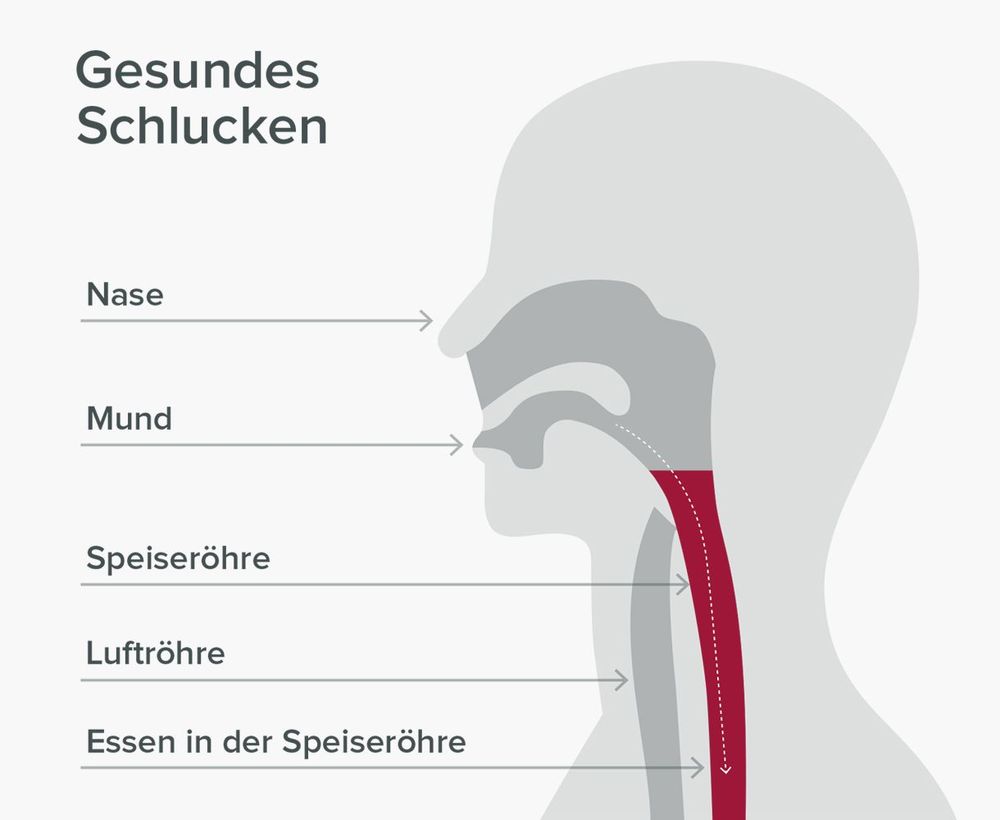
Denn Schlucken ist ein fein abgestimmtes Zusammenspiel zahlreicher Nerven und Muskeln. Funktioniert dieser Ablauf nicht mehr reibungslos, kann es schwerfallen, ausreichend zu essen und zu trinken. Die Ernährung bei Schluckstörung beziehungsweise Dysphagie spielt deshalb eine zentrale Rolle, um Gewichtsverlust, Mangelernährung und eine unzureichende Flüssigkeitszufuhr möglichst zu vermeiden.